L’intérêt croissant pour la santé numérique est manifeste et se présente comme une solution prometteuse aux défis du domaine médical. Par exemple, prenons le manque d’informations suivant la sortie d’hospitalisation d’un patient. Ajoutons à cela la gestion complexe des maladies chroniques, avec des patients qui peuvent se trouver fragilisés par l’irrégularité des consultations médicales, entraînant ainsi un risque accru de complications médicales.
Cependant, le digital n’est pas la solution miracle à tous les maux. Il ne faut pas confondre capacité et pertinence.
Or garantir la pérennité d’une solution d’e-santé nécessite qu’elle soit rigoureusement adaptée aux exigences spécifiques des utilisateurs pour un cas d’usage déterminé. Sous cet angle, toute sollicitation du patient devrait strictement découler de ces impératifs clairement définis.
Dans ce contexte, comment trouver le juste équilibre entre une adoption large mais avec peu de données, et une collecte plus ciblée avec un risque de lassitude ?
La recherche d’exhaustivité : pourquoi ?
Les médecins, dans leur quête d’une meilleure prise en charge, cherchent naturellement à avoir un maximum de données de santé concernant leur patient pour les raisons suivantes :
-
-
- Diagnostic précis : Plus un médecin dispose d’informations sur l’état de santé et l’historique d’un patient, plus il est en mesure de poser un diagnostic précis, première étape vers un traitement adéquat.
- Traitements personnalisés : Chaque individu est unique. Disposer de données détaillées permet au médecin de personnaliser le traitement en fonction des besoins et des antécédents spécifiques du patient.
- Prévention : Avec un accès à des données exhaustives, les médecins peuvent identifier des tendances ou des risques potentiels à long terme, permettant une action préventive avant qu’un problème de santé ne se manifeste pleinement.
- Suivi continu : La collecte régulière de données permet un suivi en temps réel de l’évolution de la santé du patient. Cela est particulièrement utile pour les patients atteints de maladies chroniques ou ceux qui nécessitent une surveillance constante.
- Pertinence des soins : Disposer de données complètes peut aider les médecins à éviter des redondances dans les tests ou les procédures, conduisant à une prise en charge médicale plus efficace et économique.
-
Cette collecte de données médicales apporte aux médecins une vue d’ensemble pour des soins proactifs et personnalisés. Mais est-ce réaliste et à quel coût ?
Le piège de la surcollecte de données
Côté patients
L’un des écueils auxquels sont confrontées les solutions d’e-santé est la tentation de la sur-collecte de données. En effet, dans un souci de couvrir tous les aspects potentiels de la santé d’un patient, il est facile de se laisser entraîner dans une quête d’informations large. Or, cela impacte directement le patient :
- Perte de chance du patient : La complexité des questionnaires ou leur longueur excessive, pouvant entraîner des réponses incomplètes ou l’abandon par les patients, constitue une perte de chance pour leur prise en charge médicale.
- Charge cognitive pour le patient : Remplir de longs formulaires ou questionnaires peut s’avérer fastidieux. Cela demande un effort mental non négligeable, surtout si les questions sont complexes ou intrusives.
- Lassitude et frustration : La répétition des demandes d’information, surtout si elles semblent redondantes, peut engendrer de la lassitude. À la longue, le patient peut ressentir une forme d’épuisement face à ces sollicitations constantes, le conduisant à éviter certains soins ou suivis.
- Qualité des informations : Sous la contrainte du temps ou face à la fatigue, le patient peut ne pas fournir des informations précises. Il pourrait omettre des détails importants ou même, dans certains cas, fournir des informations incorrectes.
- Conséquences sur l’adhésion au traitement : Si le patient associe le traitement ou le suivi à une tâche fastidieuse et répétitive, sa motivation à suivre scrupuleusement les recommandations médicales peut diminuer.
- Implications technologiques : Si les systèmes de saisie ne sont pas intuitifs ou adaptés aux besoins des patients, cela peut augmenter le temps nécessaire pour remplir les informations, tout en ajoutant une barrière technologique pour certains.
Selon une étude réalisée par Miriam Arnold, Mascha Goldschmitt, et Thomas Rigotti – Dealing with information overload: a comprehensive review : “La surcharge d’informations est associée à de graves pertes de performances, notamment en relation avec des perturbations et des interruptions. Enfin, des études montrent que la qualité des décisions des individus est affectée par la surcharge d’informations.”
D’après une conférence organisée par l’AMMIS, “solliciter excessivement les patients, dans le cadre des études cliniques, peut réduire jusqu’à deux tiers le nombre potentiel de répondants. Or, cette “sélection” des patients basée sur leur aptitude à répondre induit finalement un biais dans la collecte des données.”
Pour éviter ces écueils, le plus important est de garantir une collecte, même limitée plutôt qu’une absence totale de données. Une approche centrée sur le patient, impliquant des feedbacks réguliers et des améliorations continues, peut contribuer à une meilleure expérience pour tous les acteurs impliqués.
Côté professionnels de santé
De la même façon, l’impact sur le médecin peut être significatif. L’absence de réponses du patient peut conduire à l’incapacité de fournir les soins nécessaires et mener à des complications sévères nécessitant une prise en charge médicale plus complexe.
Et à l’inverse, une surcharge de données à traiter peut décourager les ans la publication “Factors Determining the Success and Failure of eHealth Interventions: Systematic Review of the Literature”; l’auteur indique que la charge de travail inhérente à l’utilisation de la solution constitue le principal motif d’échec d’une solution de e-santé aujourd’hui.
Les outils proposés doivent avoir pour objectif de soulager le professionnel de santé dans ses tâches répétitives, voire improductives. Dans ce cadre, le nombre de données collectées peut alors facilement être limité.
Pour le suivi à distance, il est nécessaire de bien identifier quels sont les besoins réels du marché pour ensuite adapter la collecte en fonction de ces objectifs.

“Relation humaine” : Sur ce segment, le marché a un besoin de diagnostics précis et de prises en charge personnalisées, où la compétence humaine joue un rôle clé en complément des données.
“e-Diagnostic” : Dans ce secteur, il est essentiel d’avoir des méthodes de diagnostic rapides et fiables. Ces méthodes doivent être basées sur une collecte de données limitée, mais extrêmement précise et ciblée.
“e-Triage” : Dans ce dernier cadran, le marché souhaite, au-delà du diagnostic, avoir la possibilité de réaliser un triage des patients. Pour ce faire, les données devront être plus nombreuses pour définir les priorités de prises en charge des patients.
Usage ou exhaustivité : la recherche du compromis
Dans l’écosystème complexe de l’e-santé, il est crucial qu’une solution réponde précisément aux besoins de ses utilisateurs tout en sollicitant le patient uniquement lorsque c’est nécessaire. Au-delà de la simple transmission d’informations, elle doit fournir des données pertinentes ciblant une demande particulière. Sa pérennité dépend en grande partie de son adoption quotidienne tant par les patients que par les professionnels.
Répondre à trop de besoins peut mener à l’échec d’une solution. C’est le cas de nombreux dispositifs IoMT présentés au CES, qui n’ont pas séduit leur audience. Certains étaient vus comme des gadgets. D’autres étaient jugés trop complexes à utiliser. Des innovations comme les piluliers connectés ou la fourchette vibrante n’ont pas trouvé leur public. Ce, malgré leur aspect novateur.
Répondre à trop de besoins peut mener à l’échec d’une solution. C’est le cas de nombreux dispositifs IoMT présentés au CES, qui n’ont pas séduit leur audience. Certains étaient vus comme des gadgets. D’autres étaient jugés trop complexes à utiliser. Des innovations comme les piluliers connectés ou la fourchette vibrante n’ont pas trouvé leur public. Ce, malgré leur aspect novateur.
“ 80% des nouveaux lancements échouent, et pour une seule raison principalement : à la fin, il n’y a pas de marché et pas de demande. “
Radek Vardanyan, fondateur de Prelaunch.com
L’amélioration des soins grâce au numérique se fait aujourd’hui dans un univers contraint avec des ressources limitées. Mais si ces innovations ne sont pas adoptées, les fonds investis sont perdus. L’engagement envers les solutions numériques est aussi vital que l’observance. Or, celle-ci peut décliner très rapidement dans certaines situations. Il convient alors de définir le seuil en-deçà duquel la collecte n’est plus pertinente. Prenons l’exemple des contraceptifs : que se passerait-il si l’on omettait 20% des prises ?
Selon Bashshur et al, l’évaluation des solutions de e-santé repose sur trois piliers de soins : l’accès à la solution, la qualité et la maîtrise des coûts. Ces trois piliers correspondent aux promesses que les solutions doivent remplir pour atteindre un résultat positif.”
Les avantages que nous avons remarqués, dans la pratique courante, c’est que nous avons un taux de réponse très important. L’avantage du sms c’est que les patients ont le temps de répondre, ils lisent très bien les questions et répondent à bon escient. Nous avons remarqué un taux de satisfaction de 4,7 sur 5 et pour autant ça n’a pas augmenté la charge de travail. L’essentiel c’est de savoir que ça rend service aux malades et que ça nous permet de continuer la surveillance en post-opératoire avec un système très simple et très pratique.
E-santé : le défi de la fracture digitale
L’avancée rapide des technologies numériques en santé exige que les outils soient accessibles à tous. Ainsi, de la même manière qu’une personne peut conduire une voiture sans en saisir tous les détails techniques, chaque patient devrait pouvoir utiliser facilement les dispositifs numériques de santé. Qu’il s’agisse de répondre à des questionnaires, d’utiliser des IoT (Internet des Objets) ou d’autres outils numériques, la barrière technologique demeure une réalité pour certains, en particulier pour ceux qui ne sont pas familiers avec l’informatique ou face à des interfaces peu intuitives. Une solution efficace doit être aussi accessible et simple d’utilisation qu’une voiture.
Bien que 87% des Français soient équipés de smartphones, chiffre en croissance régulière, cette tendance positive ne raconte pas toute l’histoire. Le Baromètre 2022 du numérique révèle des inégalités croissantes. Certes, 82% des sondés se connectent quotidiennement, faisant d’internet un outil incontournable, or, 48% (en hausse de 13% depuis 2020) rencontrent des défis dans l’utilisation du numérique. Malgré une adoption croissante des technologies, près de la moitié des Français se sentent en difficulté face au numérique. Plus préoccupant encore, 8% n’utilisent jamais internet.
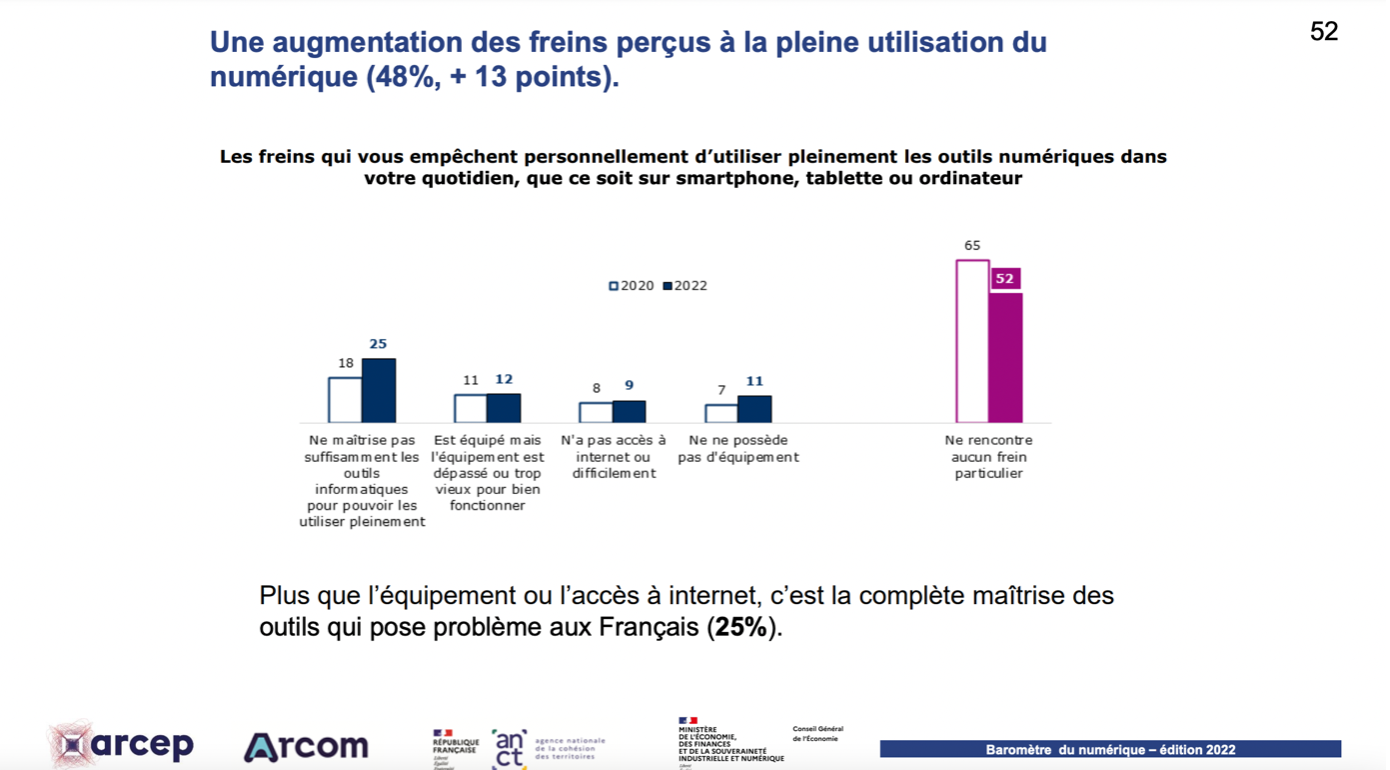
La fracture se manifeste également face à la dématérialisation croissante des démarches administratives, posant problème pour 54% des Français (une augmentation de 16% depuis 2020). Dans le domaine de l’e-santé, il est impératif de reconnaître et d’aborder ces défis pour garantir l’accessibilité pour tous.
Le mode d’accès est donc aussi crucial que les données elles-mêmes. Éviter au patient de télécharger une app, de se connecter et d’avoir à créer un compte spécifique supprime trois freins à l’utilisation d’une solution d’e-santé.
Certains professionnels ont parfaitement saisi ces difficultés et œuvrent pour une accessibilité et une collecte de données plus simples.
Il y a beaucoup de questions sur l’aisance des patients à utiliser ces nouvelles solutions pour suivre l’évolution de leurs symptômes et répondre aux questionnaires de suivi. Certaines startups utilisent le sms pour être le plus inclusif, d’autres proposent un accueil téléphonique pour répondre à ces populations qui sont doublement concernées par une forme de fracture numérique et une difficulté d’accès aux soins.
C’est pour nous [DNS] un véritable challenge. Nous devons nous assurer que les nouvelles solutions, répondent à des enjeux cliniques importants. Et nous devons en même temps faire en sorte que ces bénéfices ne soient pas uniquement utilisables par des “geeks”, mais par l’ensemble de la population. Nous devons trouver, que ce soit au niveau du design de la solution, de son accessibilité ou au niveau de la conception même de l’expérience utilisateur des moyens d’être le plus inclusif possible.
Pour conclure
Dans le monde de l’e-santé, la tentation de recueillir une quantité massive de données sur les patients est indéniablement forte. Cette envie découle d’une aspiration légitime à avoir une compréhension exhaustive du patient, dans l’optique de proposer des soins personnalisés, préventifs, prédictifs et participatifs.
L’ère numérique a facilité l’accès, le stockage et l’analyse d’énormes volumes d’informations. Par ailleurs, plus on dispose d’informations, plus on peut penser être en mesure d’anticiper les problèmes de santé, d’ajuster les traitements ou même de découvrir de nouvelles corrélations médicales. Mais avant toute chose, il faut collecter ces données et ce, de la manière la plus inclusive possible donc en privilégiant les outils les plus simples et des données limitées à leur strict nécessaire.
Attention également à ne pas être contre-productif. Les médecins se retrouvent noyés sous les données, dont certaines inutiles, compliquant le diagnostic. Quant aux patients, cela peut engendrer des préoccupations en matière de confidentialité et une potentielle réticence à partager des informations.
En fin de compte, l’e-santé nous rappelle une leçon vieille comme le monde : la qualité prime sur la quantité. Dans notre course à l’innovation, il est essentiel de se souvenir que le but ultime est d’améliorer la santé des patients, même si cela veut dire renoncer à certaines informations. En effet, la clé réside non pas dans la quantité d’informations, mais plutôt dans la qualité de l’interaction entre le patient et la technologie.